Tìm hiểu phương pháp Giảm cân
Cường cận giáp
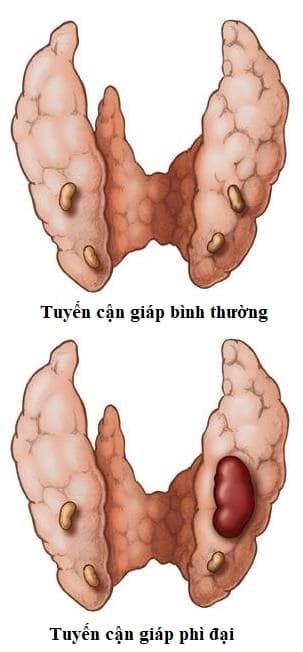
Cường cận giáp xảy ra khi một hoặc nhiều tuyến cận giáp hoạt động quá mức, làm tăng nồng độ hormone tuyến cận giáp trong huyết thanh và dẫn đến tăng canxi máu. Bệnh nhân có thể không có triệu chứng hoặc có các triệu chứng với mức độ nghiêm trọng khác nhau, bao gồm mệt mỏi mạn tính, đau nhức cơ thể, khó ngủ, đau xương, giảm trí nhớ, kém tập trung, trầm cảm và đau đầu. Chẩn đoán dựa vào nồng độ canxi và hormone tuyến cận giáp trong huyết thanh. Phẫu thuật được thực hiện để loại bỏ (các) tuyến hoạt động quá mức
Căn nguyên của cường cận giáp
Các nguyên nhân phổ biến nhất tăng đường huyết lúc mới là
-
U tuyến giáp
U tuyến cận giáp thường là loại u tuyến đơn độc. Tuy nhiên, u tuyến cận giáp có thể di truyền ở những bệnh nhân có các khối u nội tiết khác, đặc biệt nhất định nhiều hội chứng tân sinh nội tiết.
Một nguyên nhân khác là sự tăng sản của các tuyến cận giáp.
Sinh lý bệnh của cường cận giáp
Hormone tuyến cận giáp (PTH) làm tăng canxi huyết thanh bằng cách
-
Tăng cường tái hấp thu canxi ở ống lượn xa
-
Huy động nhanh chóng canxi và photphat từ xương (tiêu xương)
-
Tăng hấp thu canxi ở ruột bằng cách kích thích chuyển đổi vitamin D thành dạng hoạt động mạnh nhất của nó, calcitriol
Cường cận giáp được đặc trưng như
-
Nguyên phát: Tiết PTH quá mức do rối loạn tuyến cận giáp
-
Thứ phát: Hạ canxi máu do rối loạn không phải tuyến cận giáp dẫn đến tăng tiết PTH mạn tính
-
Bậc 3: Sự tiết PTH tự chủ không liên quan đến nồng độ canxi huyết thanh ở bệnh nhân cường cận giáp thứ phát lâu năm
Cường cận giáp tiên phát
Cường cận giáp nguyên phát là một rối loạn toàn thân do một hoặc nhiều tuyến cận giáp tiết quá nhiều hormone tuyến cận giáp. Đây có thể là nguyên nhân phổ biến nhất gây tăng canxi máu, đặc biệt là ở những bệnh nhân không nằm viện. Tỷ lệ mắc tăng theo độ tuổi và cao hơn ở phụ nữ sau mãn kinh. Bệnh cũng xảy ra với tỷ lệ cao ở độ tuổi ≥ 30 sau khi xạ trị vùng cổ.
Nguyên nhân cường cận giáp nguyên phát tăng canxi máu, giảm phosphate huyếtvà tiêu xương quá mức (dẫn đến loãng xương). Bệnh nhân thường có biểu hiện tăng canxi huyết không triệu chứng. Sỏi thận cũng phổ biến, đặc biệt là khi tăng canxi niệu xảy ra do tăng canxi máu kéo dài.
Kiểm tra mô học mô tuyến cận giáp lấy ở những bệnh nhân được cho là mắc bệnh cường cận giáp nguyên phát trước phẫu thuật cho thấy u tuyến cận giáp ở khoảng 85% số bệnh nhân, tăng sản ≥ 2 tuyến trong khoảng 15% số trường hợp và ung thư tuyến cận giáp ở < 1% số trường hợp.
Cường tuyến cận giáp thứ phát
Cường cận giáp thứ phát xảy ra phổ biến nhất ở bệnh thận mạn tính tiến triển khi giảm hình thành vitamin D hoạt động ở thận và các yếu tố khác dẫn đến hạ canxi máu và kích thích tiết PTH mạn tính. Tăng phosphate máu để đáp ứng với bệnh thận mạn tính cũng góp phần.
Các nguyên nhân khác ít phổ biến hơn của cường cận giáp thứ phát bao gồm
-
Giảm lượng canxi
-
Hấp thu canxi ở ruột kém do Thiếu vitamin D
-
Mất canxi quá mức qua thận do sử dụng thuốc lợi tiểu quai
-
Ức chế tiêu xương do sử dụng bisphosphonate
Một khi cường cận giáp được hình thành, có thể xảy ra tăng canxi máu hoặc tăng canxi máu. Sự nhạy cảm của tuyến cận giáp với canxi có thể bị giảm do tăng sản tuyến tăng lên và tăng ngưỡng canxi (tức là lượng canxi cần thiết để giảm tiết PTH).
Cường tuyến cận giáp thứ ba
Cường tuyến cận giáp đệ tam là kết quả từ tăng tiết PTH tự trị bất kể nồng độ canxi huyết thanh. Cường tuyến cận giáp đệ tam thường xảy ra ở những bệnh nhân bị cường tuyến cận giáp thứ phát kéo dài, như ở những bệnh nhân có bệnh thận giai đoạn cuối kéo dài vài năm.
Các triệu chứng và dấu hiệu của bệnh cường cận giáp
Cường cận giáp thường không có triệu chứng. Ở những bệnh nhân không có triệu chứng, rối loạn này thường được xác định bằng nồng độ canxi tăng cao ngẫu nhiên.
Các triệu chứng, khi chúng xảy ra, là do tăng canxi máu và bao gồm mệt mỏi mạn tính, táo bón, chán ăn, buồn nôn và nôn, kém tập trung, lú lẫn và trầm cảm.
Các biến chứng
Tăng canxi máu thường xuyên gây ra tăng canxi niệu với hậu quả là sỏi thận, và những bệnh nhân bị tăng canxi máu có thể bị đau do sỏi thận đi qua. Tăng calci máu mạn tính cũng có thể gây yếu và teo cơ đầu gần.
Hormone tuyến cận giáp dư thừa kích thích hoạt động hủy xương, theo thời gian có thể gây viêm xương xơ nang. Trong viêm xương xơ hóa, tăng hoạt động hủy xương gây biểu hiện hiếm gặp ở xương với sự thoái hóa xơ và u nang dạng nốt.
Chẩn đoán cường tuyến cận giáp
-
Đo canxi, photphat và PTH huyết thanh
Việc chẩn đoán cường cận giáp nguyên phát cần được thực hiện dựa trên các xét nghiệm máu và nước tiểu và các phát hiện lâm sàng.
Chẩn đoán cường cận giáp thường được nghi ngờ đầu tiên khi phát hiện thấy canxi huyết thanh tăng cao trong các xét nghiệm máu thường quy. Nếu canxi vẫn cao khi xét nghiệm lặp lại, PTH nguyên vẹn cần phải được kiểm tra và giải thích với nồng độ canxi đó. Bệnh nhân cường cận giáp nguyên phát có nồng độ PTH cao trong trường hợp không bị hạ canxi máu. Một số ít bệnh nhân có nồng độ PTH ở mức bình thường cao, điều này cần phải được hiểu là không phù hợp khi nồng độ canxi tăng cao (và việc ức chế PTH thường được dự kiến – 1).
Trong cường tuyến cận giáp, canxi huyết thanh hiếm khi > 12 mg/dL (> 3 mmol/L), nhưng canxi huyết thanh ion hóa hầu như luôn tăng.
Nồng độ phosphat huyết thanh thấp gợi ý tình trạng cường cận giáp, đặc biệt khi kết hợp với việc bài tiết phosphat qua thận tăng cao. Khi cường tuyến cận giáp dẫn đến tăng chuyển hóa xương, phosphatase kiềm huyết thanh thường tăng lên.
Bài tiết canxi trong nước tiểu thường là bình thường hoặc cao ở cường tuyến cận giáp. Canxi niệu thấp gợi ý một chẩn đoán khác như tăng canxi máu giảm calciuric gia đình. Bệnh thận mạn tính cho thấy có sự hiện diện của cường tuyến cận giáp thứ phát, nhưng cường tuyến cận giáp nguyên phát có thể xuất hiện. Ở những bệnh nhân với bệnh thận mạn tính, canxi huyết thanh cao và phosphat huyết thanh bình thường nghi ngờ cường cận giáp nguyên phát, trong khi phosphat tăng cao cho thấy cường tuyến cận giáp thứ phát.
Các nghiên cứu chẩn đoán hình ảnh về (các) tuyến cận giáp có thể được thực hiện trước phẫu thuật để xác định vị trí tuyến bất thường; nó không được thực hiện để thiết lập chẩn đoán hoặc xác định xem có cần phẫu thuật hay không. Tuy nhiên, phẫu thuật cắt bỏ tuyến cận giáp do các bác sĩ phẫu thuật có kinh nghiệm thực hiện có tỷ lệ chữa khỏi cao và điều này không được cải thiện khi sử dụng chẩn đoán hình ảnh trước phẫu thuật.
Nhiều kỹ thuật chẩn đoán hình ảnh đã được sử dụng hiệu quả, bao gồm:
-
Chụp CT độ phân giải cao có hoặc không có sinh thiết dưới dẫn hướng của CT và xét nghiệm miễn dịch PTH từ dịch dẫn lưu tĩnh mạch tuyến giáp
-
Chụp CT bốn chiều (4D) có tăng cường độ chất cản quang
-
MRI
-
Siêu âm độ phân giải cao
-
Chụp mạch số hóa xóa nền
-
Chụp Thallium-201–technetium-99
Technetium-99 sestamibi, một chất phóng xạ phóng xạ cho hình ảnh cận giáp, nhạy hơn và cụ thể hơn các thuốc cũ và có thể hữu ích để xác định các u tuyến đơn độc.
Đối với cường tuyến cận giáp còn sót hay tái phát sau phẫu thuật tuyến cận giáp, chẩn đoán hình ảnh là cần thiết và có thể cho thấy các tuyến cận giáp hoạt động bất thường ở các vị trí bất thường trên cổ và trung thất. Technetium-99 sestamibi có lẽ là kiểm tra chẩn đoán hình ảnh có độ nhạy nhất. Sử dụng một số nghiên cứu hình ảnh (MRI, CT, hoặc siêu âm có độ phân giải cao cùng với technetium-99 sestamibi) trước khi phẫu thuật tuyến cận giáp lại đôi khi cần thiết.
Điều trị cường tuyến cận giáp
-
Đôi khi xử trí tăng canxi máu bằng thuốc
-
Thường phẫu thuật cắt tuyến cận giáp
Điều trị cường tuyến cận giáp phụ thuộc vào mức độ nặng.
Quản lý y tế
Xử trí bảo tồn bằng các phương pháp đảm bảo nồng độ canxi trong huyết thanh vẫn ở mức thấp có thể được sử dụng cho những bệnh nhân cường cận giáp nguyên phát không có triệu chứng và không có chỉ định phẫu thuật. Nó cũng có thể được sử dụng cho những bệnh nhân có nguy cơ cao phải phẫu thuật do các vấn đề y tế không liên quan, nhưng điều này thường chỉ giới hạn ở những bệnh nhân có tuổi thọ ngắn hơn vì việc duy trì nồng độ canxi huyết thanh thấp trong thời gian dài có thể dẫn đến bệnh về xương.
Bệnh nhân nên làm những thăm dò sau đây:
-
Duy trì hoạt động (nghĩa là tránh bất động có thể làm trầm trọng thêm tình trạng tăng canxi máu)
-
Thực hiện theo chế độ ăn ít canxi
-
Uống nhiều nước để giảm thiểu nguy cơ sỏi thận
-
Tránh các loại thuốc có thể làm tăng canxi huyết thanh (ví dụ: thuốc lợi tiểu thiazide)
Nồng độ canxi huyết thanh và chức năng thận được theo dõi 6 tháng. Mật độ xương được theo dõi mỗi 12 tháng. Tuy nhiên, cần quan tâm đến tăng canxi máu tái phát, bệnh xương cận lâm sàng và tăng huyết áp. Bệnh nhân tăng canxi máu đơn thuần có thể được kiểm soát bằng cinacalcet. Loãng xương được điều trị bằng bisphosphonates.
Phẫu thuật
Có chỉ định phẫu thuật ở bệnh nhân bị cường cận giáp có triệu chứng hoặc tiến triển. Các chỉ định cho phẫu thuật ở bệnh nhân cường tuyến cận giáp không triệu chứng là vấn đề gây tranh cãi. Phẫu thuật cắt tuyến cận giáp làm tăng mật độ xương và có thể có tác dụng không đáng kể đối với các triệu chứng ảnh hưởng đến chất lượng cuộc sống, nhưng hầu hết bệnh nhân không có suy giảm tiến triển về các bất thường sinh hóa hoặc mật độ xương. Nhiều chuyên gia khuyên nên phẫu thuật trong các trường hợp sau (1):
-
Canxi huyết thanh lớn hơn giới hạn trên của bình thường 1 mg/dL (0,25 mmol/L)
-
Tăng canxi niệu (> 250 mg/ngày [> 6,25 mmol/ngày] ở nữ hoặc > 300 mg/ngày [> 7,5 mmol/ngày] ở nam) hoặc có sỏi thận
-
Độ thanh thải creatinin < 60 mL/phút (< 1 mL/giây)
-
Gãy xương đốt sống hoặc mật độ xương ở hông, cột sống thắt lưng hoặc xương quay thấp hơn 2,5 độ lệch chuẩn dưới mức kiểm soát (điểm T = −2,5)
-
Tuổi < 50 tuổi
-
Khả năng tuân thủ với theo dõi kém
Phẫu thuật bao gồm việc loại bỏ u tuyến. Nồng độ hormone cận giáp có thể được đo trước và sau khi phẫu thuật cắt bỏ tuyến nghi ngờ bất thường cách sử dụng các xét nghiệm nhanh. Giảm 50% hoặc hơn sau khi cắt bỏ u tuyến 10 phút cho thấy điều trị thành công. Ở những bệnh nhân mắc bệnh ở > 1 tuyến, một số tuyến sẽ bị cắt bỏ và thường là một phần nhỏ của tuyến cận giáp trông có vẻ bình thường được cấy ghép lại ở một vị trí dễ tiếp cận hơn trong cơ thể như là bụng của cơ ức đòn chũm hoặc dưới da ở cẳng tay để ngăn ngừa suy tuyến cận giáp. Hiếm khi, tuyến còn sót lại này là nguồn gốc của cường cận giáp thứ phát tái phát, có thể được quản lý bằng phẫu thuật cắt bỏ bổ sung.
Các mô tuyến cận giáp cũng đôi khi được bảo tồn bằng cách sử dụng bảo quản lạnh để cho phép cấy ghép tự thân sau này trong trường hợp phát triển suy tuyến cận giáp dai dẳng.
Canxi huyết thanh phải được theo dõi nhiều lần trong ngày trong giai đoạn hậu phẫu ngay lập tức. Khi phẫu thuật được thực hiện đối với bệnh cường cận giáp mức độ nhẹ, nồng độ canxi trong huyết thanh sẽ giảm xuống dưới mức bình thường trong vòng 24 giờ đến 48 giờ. Ở những bệnh nhân bị cường cận giáp nặng hơn hoặc kéo dài, đặc biệt là cường cận giáp thứ phát với viêm xương nặng do fibrosa cystica, có thể xảy ra hạ canxi máu kéo dài, có triệu chứng sau phẫu thuật.
Khi dự kiến hạ canxi máu có triệu chứng, nạp 10 đến 20 g canxi nguyên tố trong những ngày trước khi phẫu thuật có thể ngăn ngừa sự suy giảm canxi sau phẫu thuật. Ngay cả khi sử dụng canxi trước phẫu thuật, có thể cần một lượng lớn canxi và vitamin D trong giai đoạn hậu phẫu trong khi canxi xương được bổ sung đầy đủ.
Ở những bệnh nhân bị tăng canxi máu nặng với cường tuyến cận giáp tiên phát không thể phẫu thuật cắt tuyến cận giáp, điều trị nội khoa được chỉ định. Cinacalcet, một thuốc tương tự canxi, làm tăng độ nhạy của thụ thể nhận cảm canxi với canxi ngoại bào, có thể làm giảm hormone tuyến cận giáp và nồng độ canxi.
Cường cận giáp trong suy thận
Mặc dù cường cận giáp tiên phát có thể xảy ra, nhưng cường cận giáp ở bệnh nhân suy thận thường là thứ phát. Cường cận giáp thứ phát ở bệnh nhân suy thận có thể dẫn đến một số triệu chứng, bao gồm
-
Viêm xương fibrosa cystica với viêm khớp, đau xương và gãy xương bệnh lý
-
Đứt gân tự phát
-
Yếu cơ vùng gần
-
Vôi hóa ngoài xương, bao gồm vôi hóa mô mềm và mạch máu
-
Viêm ngứa
Cường cận giáp thứ phát có thể phát triển ở những bệnh nhân bị bệnh thận mạn tính trung bình (mức lọc cầu thận ước tính < 60 mL / phút), nhưng nó thường tiến triển hơn ở những bệnh nhân phải lọc máu lâu dài. Tác động qua lại giữa giữ phốt phát, hạ canxi máu, giảm nồng độ vitamin D hoạt động và tăng yếu tố tăng trưởng nguyên bào sợi-23 kích thích bài tiết tuyến cận giáp ở bệnh nhân suy thận.
Tăng phốt phát huyết nên được ngăn ngừa hoặc điều trị nếu có. Điều trị kết hợp chế độ ăn hạn chế phosphate và các chất gắn kết phosphate, như canxi cacbonat, canxi axetat, lantan hoặc sevelamer. Mặc dù sử dụng chất gắn kết phốt phát, nhưng việc hạn chế phốt phát trong chế độ ăn uống cũng cần thiết. Các hợp chất có nhôm trước đây đã được sử dụng để hạn chế nồng độ phốt phát, nhưng cần phải tránh sử dụng, đặc biệt là ở những bệnh nhân được lọc máu lâu dài, để ngăn ngừa tình trạng tích tụ nhôm trong xương dẫn đến chứng nhuyễn xương nặng.
Sử dụng vitamin D có khả năng gây nguy hiểm ở những bệnh nhân bị bệnh thận mạn tính vì nó có thể làm tăng nồng độ phosphat cũng như canxi và dẫn đến quá trình vôi hóa mạch máu nhanh hơn; Việc sử dụng vitamin D đòi hỏi phải theo dõi thường xuyên nồng độ canxi và photphat. Việc điều trị nói chung chỉ giới hạn ở bệnh nhân suy thận và cường cận giáp thứ phát. Mặc dù calcitriol đường uống thường được cung cấp cùng với canxi uống để ngăn ngừa cường cận giáp thứ phát, kết quả có thể thay đổi ở bệnh nhân có bệnh thận giai đoạn cuối. Dạng tiêm truyền của calcitriol hoặc các chất tương tự vitamin D như paricalcitol, có thể ngăn ngừa cường cận giáp thứ phát tốt hơn ở những bệnh nhân này, do nồng độ 1,25(OH)2D trong huyết thanh đạt được cao hơn sẽ ức chế trực tiếp quá trình giải phóng PTH.
Thuốc calcimimetic đường uống, cinacalcet, điều chỉnh điểm đặt của thụ thể cảm nhận canxi trên tế bào tuyến cận giáp và làm giảm nồng độ PTH ở bệnh nhân chạy thận nhân tạo mà không làm tăng canxi trong huyết thanh. Hạ canxi máu có triệu chứng có thể phát triển khi dùng cinacalcet. Không nên bắt đầu dùng thuốc này ở những bệnh nhân bị hạ canxi máu lúc ban đầu, và nên theo dõi canxi thường xuyên khi điều chỉnh liều cinacalcet. Sự tuân thủ có thể bị hạn chế bởi không dung nạp đường tiêu hóa.
Một calcimimetic khác, etelcalcetide, là một chất thay thế đường tiêm.
Chứng nhuyễn xương đơn thuần có thể đáp ứng với calcitriol 0,25 đến 0,5 mcg uống mỗi ngày một lần. Ở những bệnh nhân bị nhuyễn xương do dùng một lượng lớn chất gắn kết phốt phát có nhôm, việc loại bỏ nhôm bằng deferoxamine là cần thiết trước khi dùng calcitriol để có thể làm giảm các tổn thương xương.
Điều trị cường cận giáp nặng
Nồng độ hormone tuyến cận giáp tăng dần, nặng mà không thể hạ thấp bằng các biện pháp nội khoa mà không gây ra chứng tăng phốt pho máu hoặc tăng canxi huyết đáng kể cần phải phẫu thuật để ngăn ngừa hoặc đảo ngược các triệu chứng. Phẫu thuật cắt bỏ tuyến cận giáp được thực hiện bằng cách trồng lại một phần của tuyến xuất hiện bình thường nhất ở bụng của cơ sternocleidomastoid hoặc tiêm dưới da ở cẳng tay.
Sau phẫu thuật, canxi có thể giảm xuống một cách kết tủa ở những bệnh nhân bị viêm xương fibrosa cystica nặng hoặc lâu năm và được quản lý bằng canxi và cholecalciferol đường uống và đường tiêm. Nếu mô tuyến cận giáp được cấy ghép lại không sản xuất hormone tuyến cận giáp và nồng độ PTH vẫn rất thấp hoặc không thể phát hiện được, bệnh nhân sẽ có nguy cơ phát triển chứng nhuyễn xương cũng như hạ canxi máu có triệu chứng. Dùng kéo dài tới 2 mcg calcitriol uống một lần mỗi ngày và ≥ 2 g chất bổ sung canxi nguyên tố mỗi ngày nói chung là cần thiết để hỗ trợ mức canxi. Nếu sau khi cắt tuyến cận giáp, bệnh nhân bệnh thận giai đoạn cuối vẫn còn triệu chứng do hạ canxi máu, có thể điều chỉnh nồng độ canxi trong dịch lọc.
Điều trị cường cận giáp cấp ba
Cường cận giáp cấp ba xảy ra khi các tác động kích thích kéo dài gây ra cường cận giáp thứ phát dẫn đến biến dạng u tuyến của mô cận giáp. Bệnh nhân bị tăng canxi máu cũng như PTH tăng trầm trọng trong khi không dùng cholecalciferol hoặc chất kết dính phosphat chứa canxi gợi ý sự hiện diện của cường cận giáp cấp ba.
Tế bào dị dạng không đáp ứng với điều trị nội khoa và cần can thiệp phẫu thuật.
